سه حالت خلقی متفاوت در اختلالات دو قطبی شامل دورههای هیپومانیا، دورههای مانیا و دورههای افسردگی است. بسته به اینکه این حالتهای خلقی به چه شکل با یکدیگر همراه شوند، انواع مختلف اختلالات دو قطبی را تشکیل میدهند.
همچنین نوع دیگری از حالت خلقی رایج وجود دارد، که به عنوان خلق میکس شناخته میشود.
گردآوری: دکتر پیمان دوستی
حالت خلقی هیپومانیا و مانیا
هیپومانیا و مانیا، هر دو حالتهای خلقی بالایی است که به وضوح خلق فرد از حالت طبیعی بالاتر است. در واقع، هیپومانیا شکل خفیفی از مانیا میباشد.
در خلق هیپومانیا، فرد معمولا انرژی زیاد گاها شبیه بیش فعالی را به همراه حداقل ۳ تا از این علایم شامل ۱) پر حرفی یا سرعت زیاد حرف زدن، ۲) کاهش نیاز به خواب، ۳) احساس توانمندیهای اغراق شده و فراتر از واقعیت فرد که در مواردی ممکن است شبیه خودشیفتگی یا عزت نفس کاذب نمایان شود، ۴) هجوم افکار با سرعت بالا در ذهن انگار افکار باهم مسابقه میدهند، ۵) حواس پرتی و پرت شدن حواس به محرکهای غیر مهم، ۶) افزایش پروژهها یا فعالیتهای مختلف و یا همزمان از جمله شغلی، تحصیلی، جنسی و … و ۷) درگیر شدن در فعالیتهایی که بالقوه دردسر ساز هستند، را از خود نشان میدهد.
مجدد یادآور میشویم که وجود تنها ۳ نشانه از مجموعه نشانههای ذکر شده، برای تشخیص یک اپیزود هیپومانیا یا مانیا کافی است.
احساس توانمندی اغراق شده، میتواند خود را به شکل عزت نفس کاذب نمایان کند، حالتی که ممکن است در نگاه دیگران به شکل فردی خودشیفته نیز نمایان شود و بسیاری از افراد ممکن است این حالت را با اختلال خودشیفتگی اشتباه بگیرند.
درگیر شدن در فعالیتهای بالقوه دردسر ساز، میتواند به هر شکلی نمایان شود. ممکن است فرد در ارتباطاتی قرار گیرد که پر دردسر هستند، رفتارهای بالقوه خطرناک یا پردردسری را از خود نشان دهد، درگیر مسایل قانونی شود یا به جعل سند و هر فعالیت دیگری که ممکن است به طور بالقوه برای او مشکلاتی ایجاد کند، بپردازد.
رابطههای جنسی نسنجیده، رابطههای فرازناشویی و …، نمونههای دیگری از این رفتارهای بالقوه دردسر ساز هستند.
در مواردی، فرد به طور تکانهای برای مهاجرت، سرمایه گذاریهای مالی ساده لوحانه، بخششهای مالی غیر منطقی به دیگران، درگیر شدن در فعالیتهای مالیای که برای فرد مشکلاتی ایجاد میکند مانند نزول (پول بهرهای)، دریافت وامهای بدون پشتوانه و بدون فکر، خرید و فروشهای احمقانه و یا تصمیمهای مالی یا تجاری نامناسب، تصمیم گیری میکند.
خلق مانیا، شکل شدیدتری از هیپومانیا میباشد که ممکن است فرد نیازمند مراقبتهای بیمارستانی نیز، شود.
یک اپیزود مانیا حداقل ۷ روز طول میکشد و حداکثری برای آن مشخص نشده است.
یک اپیزود هیپومانیا، حداقل ۴ روز طول میکشد و حداکثری برای آن مشخص نشده است.
حالت خلقی افسردگی
یک اپیزود افسردگی دورههای خلق پایین در اکثر روزهای هفته و در اکثر ساعتهای روز است که ممکن است با بی علاقگی به فعالیتهایی که قبلا لذت بخش بوده است، مشخص شود. در این دورهها ممکن است فرد تحریک پذیر شود، تغییراتی در وزن، اشتها (پر خور یا کم خور) یا خواب (پر خواب یا کم خواب) داشته باشد، یا دچار خستگی یا افت انرژی شود.
احساس بی ارزشی یا احساس گناه بیش از حد یا نامتناسب نیز، از دیگر نشانههایی است که ممکن است در این اپیزود نمایان شود.
حالت خلقی میکس
در حالت خلقی میکس، فرد ممکن است به طور همزمان اپیزود افسردگی را با هیپومانیا و یا مانیا تجربه کند. در این حالت ممکن است فرد در حالی که حالتهای افسردگی را دارد، اما نشانههایی چون تندی روانی یا تند حرف زدن، کاهش نیاز به خواب، تصمیم گیری های نامناسب و … را از خود نشان دهد.
خلق میکس، ترکیبی از دو حالت خلقی به طور همزمان با یکدیگر میباشد. برای نمونه، فرد به طور همزمان احساس پوچی یا بی ارزش بودن را تجربه می کند و در کنار آن احساس خود بزرگ بینی یا عزت نفس کاذب را نیز از خود نشان میدهد.
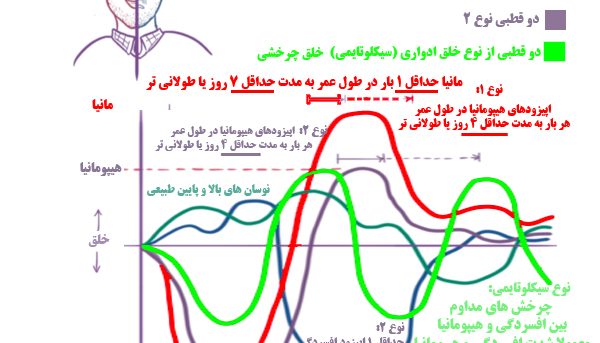
اختلال دوقطبی نوع ۱
برای تشخیص اختلال دو قطبی نوع ۱، فرد باید در طول دوره عمر خودش، حداقل ۱ بار (ممکن است در گذشته اتفاق افتاده باشد یا ممکن است بعدا در آینده اتفاق بیوفتد) یک اپیزود از افسردگی را به مدت حداقل ۱۴ روز یا بیشتر تجربه کرده باشد یا در آینده تجربه کند.
همچنین فرد باید در طول دوره عمر خودش، حداقل ۱ بار (ممکن است در گذشته اتفاق افتاده باشد یا ممکن است بعدا در آینده اتفاق بیوفتد) یک اپیزود از مانیا را به مدت ۷ روز یا بیشتر تجربه کرده باشد. چنانچه فرد تاکنون مانیا را تجربه نکرده باشد، اما در آینده مانیا را تجربه کند، تشخیص قبلی او باطل محسوب میشود و تشخیص جدید اختلال دو قطبی نوع ۱ میباشد.
فرد در طول عمر خودش، بارها ممکن است اپیزودهای هیپومانیا را هر بار به مدت حداقل ۴ روز یا بیشتر (حداکثر تعداد روزی در نظر گرفته نشده است) تجربه کند.
تجربه خلق میکس، یعنی تجربه همزمان افسردگی و هیپومانیا، یکی از خلق های رایج است که بسیاری از افرادی که تشخیص اختلال دو قطبی می گیرند، آن را تجربه می کنند.
اختلال دوقطبی نوع ۲
برای تشخیص اختلال دوقطبی نوع ۲، فرد باید در طول دوره عمر خودش، حداقل ۱ بار به مدت حداقل ۱۴ روز یا بیشتر (ممکن است بارها اپیزود افسردگی رخ داده باشد یا بدهد) یک اپیزود از افسردگی را تجربه کرده باشد و در طول زندگی خود، اپیزودهایی از هیپومانیا را هر بار به مدت حداقل ۴ روز (حداکثری برای مدت آن در نظر گرفته نشده است) را تجربه کند.
در اختلال دو قطبی نوع ۲، فرد هیچگاه مانیا را تجربه نمیکند، بلکه هیپومانیا را تجربه میکند، لذا چنانچه فرد در هر دورهای از زندگی خود، مانیا را تجربه کرد، تشخیص به دوقطبی نوع ۱، تغییر پیدا خواهد کرد.
تجربه خلق میکس، یعنی تجربه همزمان افسردگی و هیپومانیا، یکی از خلق های رایج است که بسیاری از افرادی که تشخیص اختلال دو قطبی می گیرند، آن را تجربه می کنند.
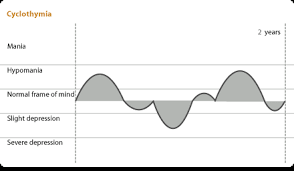
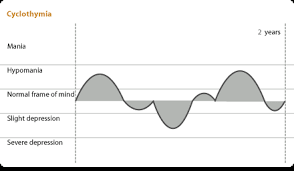
اختلال سیکلوتایمی ( خلق چرخشی یا ادواری خویی)
برای تشخیص اختلال سیکلوتامی، باید فرد طی دو سال گذشته، چرخشهای مداومی بین حالتهای هیپومانیا تا افسردگی را از خود نشان داده باشد.
در اختلال سیکلوتامی، معمولا افسردگی و هیپومانیا، از دیگر اختلالهای دوقطبی خفیفتر است و چرخشها با سرعت بیشتری رخ میدهند، به طوری که فرد هیچگاه بیشتر از ۲ ماه، بدون علایم نمیباشد.
توجه داشته باشید که با توجه به خفیف تر بودن نشانه ها و مدت اپیزودها در سیکلوتایمی، ممکن است معیارهای کاملی از یک اپیزود تمام اعیار افسردگی یا هیپومانیا را از خود نشان ندهد.
نمودار حالتهای خلقی